梁力医生的科普号
- 精选 徐州市三院心脏中心完成徐州市区首例心衰血液超滤治疗
徐州市三院心脏中心率先开展心衰超滤治疗
梁力 主任医师 徐州市肿瘤医院 心脏中心865人已读 - 精选 盘点:2020年的15个常见健康谣言!
 梁力 主任医师 徐州市肿瘤医院 心脏中心744人已读
梁力 主任医师 徐州市肿瘤医院 心脏中心744人已读 - 精选 生物可吸收支架,你了解多少?
 梁力 主任医师 徐州市肿瘤医院 心脏中心1750人已读
梁力 主任医师 徐州市肿瘤医院 心脏中心1750人已读 - 精选 2020年高血压指南,有重大改动!
 梁力 主任医师 徐州市肿瘤医院 心脏中心1491人已读
梁力 主任医师 徐州市肿瘤医院 心脏中心1491人已读 - 精选 JACCHFrecEF最新共识解读
 梁力 主任医师 徐州市肿瘤医院 心脏中心714人已读
梁力 主任医师 徐州市肿瘤医院 心脏中心714人已读 - 精选 冠状动脉微循环,我们究竟做了多少?
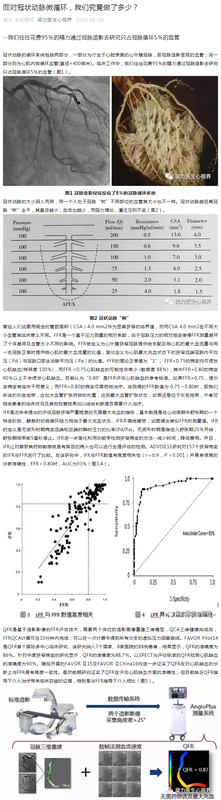 梁力 主任医师 徐州市肿瘤医院 心脏中心708人已读
梁力 主任医师 徐州市肿瘤医院 心脏中心708人已读 - 精选 射血分数保留心衰患者的希望之光
 梁力 主任医师 徐州市肿瘤医院 心脏中心835人已读
梁力 主任医师 徐州市肿瘤医院 心脏中心835人已读 - 精选 Micra无线起搏器植入治疗
 梁力 主任医师 徐州市肿瘤医院 心脏中心2029人已读
梁力 主任医师 徐州市肿瘤医院 心脏中心2029人已读 - 精选 ACS-PCI术后双抗降阶治疗具体策略及展望
急性冠状动脉综合征(ACS)的病理生理基础为斑块破裂或侵蚀(溃疡)与继发的血栓形成,这一过程中,血小板活化是发病的关键环节,不单在斑块破裂的急性期,而且在防治动脉粥样硬化血栓形成事件的长期过程中均需要抗血小板治疗,抗血小板治疗成为冠心病治疗和预防的基石,也是经皮冠状动脉介入治疗(PCI)术后及围手术期防治血栓事件的重要环节。近10余年以来,冠心病PCI术后双联抗血小板治疗(DAPT、双抗)一直是ACS抗栓领域内最热门、最具争议性、临床试验最多、以及指南更改最频繁的问题。PCI术后双抗治疗的必要性在破裂或者管腔严重狭窄的冠状动脉病变处置入支架,使病变冠状动脉恢复通畅和稳定状态是PCI治疗的主要目的,但是支架作为异物被留在冠状动脉内膜,在内皮完全覆盖支架之前,随时都可通过直接激活附近的血小板、或者通过炎症反应间接激活血小板,从而形成血栓,即支架内血栓形成(StentThrombosis,ST)。根据美国学术研究联合会(ARC,AcademicResearchConsortium)的定义,PCI后到血栓发生的时间分为:①急性血栓形成(术后24小时内);②亚急性血栓形成(术后1~30天内);③晚期血栓形成(术后30天~1年);④极晚期血栓(1年以上)。急性与亚急性支架内血栓形成主要与PCI操作技术因素、以及未充分抗血小板治疗等因素相关;而晚期与极晚期支架内血栓形成则是多种因素相互作用的结果,包括过早停用双抗治疗、药物局部作用导致血管内皮化延迟、血管壁对支架涂层过敏产生局部炎症反应、支架贴壁不良等等,而过早停用双抗治疗是最主要的因素。ARRIVE、E-Cypher、SCAAR等研究及诸多荟萃分析表明,晚期血栓形成的发生率虽然只有0.5~1.1%,但基本上都会发生ACS,其中40%为STEMI,死亡率达30%以上。由此可见,虽然支架内血栓发生率很低,但后果极其严重。而为了防治支架内血栓发生,除了规范化PCI操作技术之外,最主要的措施就是双抗治疗。在单纯球囊扩张血管成形术(PTCA)的上世纪80年代,双抗治疗尚未常规应用。双抗治疗始自于金属裸支架(BMS)广泛应用的上世纪90年代末期,当时的噻吩砒啶类抗血小板药物主要是抵克立得(噻氯匹定),该药物因很多血液系统不良反应而大大影响了其临床应用,如粒细胞减少、粒细胞缺乏(2.4%)、血栓性血小板减少性紫癜等等。在CURE和PCI-CURE研究之后,氯吡格雷逐步替代了抵克立得成为了双抗治疗的主要药物。2001年AHA/ACC指南建议所有植入BMS的患者,阿司匹林联合氯吡格雷服用9~12月,同年,波立维(硫酸氢氯吡格雷片)在国内上市。国内较多应用氯吡格雷始自于第一代药物洗脱支架(DES)广泛应用的2002~2003年之后。2005年的AHA/ACC指南建议Cypher支架置入后阿司匹林联合氯吡格雷至少服用3月,TAXUS支架置入后阿司匹林联合氯吡格雷至少服用6月;而2005年ESC指南的建议是DES置入后阿司匹林联合氯吡格雷服用6~12月。2006年的BASKET-LATE研究显示,PCI后6个月即停用氯吡格雷而单用阿司匹林,DES组心源性死亡/心肌梗死的发生率明显升高,而且这些事件大多由支架内血栓形成相关,因为第一代DES置入后的内皮化明显延迟于BMS,该研究使人们充分认识到,对于置入第一代DES的患者,仅使用6个月的氯吡格雷是不够的。2007年ACC/AHA的PCI指南更新,开始建议置入DES后双抗治疗至少12月(IIa/B),同时可以考虑延长氯吡格雷治疗超过12月(IIb/C)。随后,基于PREMIER、CHARISMA、TRITON-TIMI38等研究,尤其是2014~2015年连续公布了三项主要关注高危ACS患者的DAPT、PEGASUS、和OPTIDUAL等研究,均提示对于高危ACS患者,延长双抗治疗时间对于降低缺血性心脏事件有益,而不明显增加出血事件,这些研究中双抗的时间分别是18月、33月和48月。基于这些研究以及荟萃分析,2014~2015的美国和欧洲指南均建议在仔细评估ACS患者出血和缺血风险后,可考虑P2Y12抑制剂与阿司匹林联合治疗1年以上(IIb,A)。新一代支架和高出血风险患者可以降阶双抗治疗然而2008年以后,第二代DES开始广泛临床应用,随着介入器材的不断改进、术者介入技术的不断提高以及复杂介入术式与策略的不断改良,术者对支架置入后的缺血风险愈来愈有信心,而对于伴随双抗治疗的出血问题则愈来愈开始受到关注。不少学者开始关注缩短双抗治疗问题。2010年ACC公布的韩国REAL-LATE和ZEST-LATE研究首次显示,与单独阿司匹林治疗相比,DES置入患者术后12月后继续进行双抗治疗,在降低心源性死亡或心血管事件方面没有显示出更大的获益,而出血并发症明显增加。随后,PRODIGY、EXCELLENT、RESET、SECURITY、OPTIMIZE等研究均提示,从临床净获益来看,第二代DES术后3~6个月的双抗治疗不劣于12个月的双抗治疗。2016年的美国与欧洲指南均建议,对于高出血风险的稳定型心绞痛病人,DES置入后双抗治疗可以缩短至3月;对于高出血风险的ACS病人,DES置入后双抗治疗可以缩短至6月。2017年的ESC指南则首次推荐,在支架置入即刻应用PRECISE-DAPT评分来决定短期双抗(3~6月)还是标准/长期双抗治疗(12~24月);而在双抗持续6~12月无事件后,应用DAPT评分来决定停止双抗治疗还是继续长期双抗治疗。真实世界中,高出血风险者的比例超过40%。2019年高危出血风险学术研究联盟(TheAcademicResearchConsortiumforHighBleedingRisk,ARC-HBR)专家共识还提出了高危出血风险的20条标准,包括14项主要标准和6项次要标准,患者满足至少1条主要标准或2条次要标准,则可以定义为PCI高出血风险人群。该共识应用统一的定义对每一位患者进行个体化出血风险评估。2021年TCT公布了韩雅玲院士牵头的国家十三五课题OPT-PEACE研究,这是一项前瞻性、多中心、双盲、随机安慰剂对照试验,入选人群为低出血风险和中缺血风险(Grace评分<140分)的非ST段抬高型急性冠脉综合征(NSTE-ACS)患者,并应用了磁控胶囊内镜进行胃肠损伤的评估。结果发现即便是低出血风险人群,在研究的筛选阶段,在双抗6个月后仍观察到17.8%患者出现新的胃肠道溃疡。在6个月时没有任何糜烂、溃疡或出血的患者中,单抗治疗6~12个月的患者胃肠道损伤发生率亦高达68.1%(双抗治疗组更是高达95.2%,P=0.01)。而总体人群中,单抗治疗6~12个月,胃肠道损伤发生率竟高达94.3%(双抗治疗组更是高达99.2%,P=0.01),两组胃溃疡发生率分别是14.4%与18.5%。因此,在目前新一代药物洗脱支架时代,ACS-PCI术后的出血风险应当越来越引起重视,而应对方案便是双抗的降阶治疗。双抗降阶治疗的具体方案总体来说,ACS患者PCI术后双抗的降阶治疗包括:1、缩短双抗时程,尽早单抗治疗;2、降低抗血小板作用强度;3、减少抗血小板服用剂量;4、单抗治疗时药物的优化选择;5、其它个体化的具体考虑。1、缩短双抗时程:ACS-PCI患者在1~3月的双抗治疗后改为单药抗血小板治疗,可以显著减少出血事件,而并不增加缺血事件,从而达到总的临床净获益,但要重视个体化治疗。2、降低抗血小板作用强度:ACS-PCI患者在1月的双抗治疗后,应用氯吡格雷代替新型P2Y12受体拮抗剂可以显著减少出血事件,而并不增加缺血事件,从而达到总的临床净获益。3、减少抗血小板服用剂量:对于ACS-PCI患者双抗1月后,降阶为低剂量的P2Y12抑制剂在显著减少出血事件的同时,并不明显增加缺血事件。4、单抗治疗时药物的优化选择:在接受PCI并成功维持双抗的患者,双抗结束后氯吡格雷单药治疗预防未来不良临床事件优于阿司匹林单药治疗,无论是缺血事件还是出血事件。5、其它个体化的具体考虑:支架的位置(是否LM、开口、近端);支架的大小(小而长?or大而短?);非靶病变狭窄程度与稳定程度;既往有无支架内血栓形成史;术中特殊情况:有无支架脱载、有无应用自制覆膜支架、有无钙化病变贴壁不良等等;双支架复杂术式有无支架结构破坏、未完成最终对吻、瘠部未完全覆盖等;有关可降解支架与药物球囊:①根据ABSORB系列研究近年陆续公布的远期结果,由于支架尚未被血管新生内膜完全覆盖时即发生降解,这会导致可降解支架(BRS)远期TLF发生率较高,同时,支架的降解或降解导致的支架断裂又会导致BRS有远期支架内血栓高发的风险。因此,目前指南不推荐第一代BRS用于非临床试验的其他人群(III/C),已经应用者双抗治疗应至少大于12月或至预估BRS完全降解(IIa/C);②关于药物洗脱球囊(DCB),对于发生过支架内再狭窄和/或支架内血栓形成的患者,或者denovo病变的ACS,应根据PRECISE-DAPT和DAPT评分系统个体化决定双抗时程。根据2020年国际共识小组发布的药物涂层球囊第三次报告,DCB在高危出血患者中比支架更具优势。对于慢性冠脉综合征denovo病变的单纯DCB,推荐双抗治疗4周。因为急性血栓形成风险非常低,对于高出血风险患者,DCB术后双抗时间可进一步缩短。若存在极高危出血风险、近期出血事件或近期有无法等待的外科手术,可以考虑仅仅单抗治疗。但对于有潜在夹层且未进行补救性支架的患者,双抗治疗时间需适当延长。对于特殊病变位置的患者,应在3个月后复查造影或冠脉CT,甚至行OCT检查内膜覆盖情况。总结与建议1、满意的ACS-PCI双抗1月后可以个体化地考虑双抗的降阶治疗;2、应动态地评估患者的缺血/出血风险(包括未干预的残余病变);3、降阶治疗包括缩短双抗时程、减小药物剂量、以及减弱药物强度;4、氯吡格雷单药治疗的出血风险最低;5、应从“保护支架”的思维转换为“保护病人”的思维。
梁力 主任医师 徐州市肿瘤医院 心脏中心367人已读 - 精选 面对心衰,除了屠龙刀,还有倚天剑
请点击此文字链接进入阅读
梁力 主任医师 徐州市肿瘤医院 心脏中心18人已读
加入的其他科普号





